醫保內控系統特點
建立科學的支付標準是醫保支付制度變革的關鍵環節。按照什么樣的價格標準支付,按照什么樣的數量標準支付,按照什么樣的質量標準支付,構成了醫保支付標準體系的基本內容。應當以“平均先進”為原則,確定各類支付項目的價格標準,包括藥品的價格支付標準、診療項目的價格支付標準和服務項目的價格支付標準。各類支付項目(包括藥品、診療、服務等項目)的數量單位、數量算法、質量要求、醫療行為規范性等要統一規定,使不同地區、不同醫療機構之間在服務數量、服務質量和服務規范等方面具有可比性,并據此測算出不同醫療機構提供的醫療服務價值的高低以及應補償的醫保基金數額的大小(按價值論價格,獎優罰劣)。通過以上變革,有利于實現“由經驗付費向科學付費”跨越,有利于形成“優良優價”的良性支付機制。醫保控費信息化的發展是符合客觀發展規律的。醫保內控系統特點
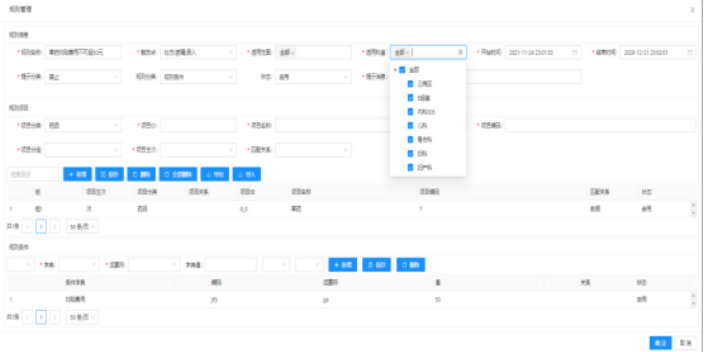
醫保控費系統審核結果統計功能介紹:系統對所有單據進行預審,將所有單據的審核結果以科室為維度進行統計分析,包括:系統審核數、異常數量、異常占比、異常金額占比、異常人次、異常人次占比等指標。通過圖形化的展現讓隱藏在后臺運行的系統更透明、更直觀清晰地展現給管理人員。通過圖形化統計視圖可以直觀看出本院單據審核的月度趨勢圖。醫院管理人員可根據統計的結果制定相應的監控規則,提高醫院控費的效果。根據審核結果,對醫院內的不同審核主體,醫生、科室等的醫保費用違規、不合理使用情況進行數據挖掘、數據分析。萊文醫保控費系統多少錢一套針對DRG醫保控費中付費模式凸顯的問題,醫保機構和醫療機構需要協同發力。
醫保DRG分組及費用預警功能介紹:DRG(DiagnosisRelat-edGroups)即“按疾病診斷相關分組”。DRG不只考慮病人住院的單一診斷和單一醫療方式,還要考慮到病人的年齡、疾病診斷、并發癥、醫療方式、病癥嚴重程度及轉歸等因素,將患者分入若干個診斷組進行管理。每個組里的疾病都有一定的相似性,組與組之間有明顯的統計學差異。建立在這樣的分組方案上的預付費制,被稱為DRG-PPS,也就是“按疾病診斷相關分組預付費制”,即對各DRG診斷組制定支付標準,預付醫療費用的管理機制。
醫保控費系統主要是發現醫保報銷中的各種欺騙就醫行為,比如偽造材料、虛假報費、掛床、串換藥品、串換項目、醫療行為異常、過度醫療、藥品濫用等。目前的控費手段對人工依賴程度比較高,技術比較落后單一,因此審核不夠全方面和徹底。但是隨著大數據技術的發展,已經出現了眾多三方監管平臺,通過更為先進的大數據手段進行醫保基金的智能審核、監管和決策,有效提高了對欺騙騙保行為的發現和解決。醫保控費需要解決的矛盾:1、醫院數據信息孤島問題,能否打通信息壁壘,成了大數據醫保控費的關鍵。2、數據信息安全問題等。在國家醫保控費的大背景下,醫院需要對自身成本進行合理控制,才能進入良性競爭發展的軌道。
醫保控費可以有效解決弱勢群體的醫療保險問題:主要指城鄉生活困難的群體,他們收入很低,生活困難,在市場競爭中處于不利地位,由于個人給付率較高,經濟上較難以承受。隨著老齡化程度的不斷加深以及醫療技術的提高等,醫療費用的增速非常快,一些中西部省市已經多年都沒有當期結余,甚至有些地方累計結余也非常吃緊,醫保基金在“穿底”的邊緣,因此醫保控費勢在必行。醫院在優化成本的過程中,要注重對醫療水平以及醫療服務質量的保證,進行細致化、精確化的成本管理,可以使得醫院在運營管理中不斷降低成本。醫保控費系統結果分析功能包括藥品違規排名。醫保內控系統特點
醫保控費為什么需要盡快落實?醫保內控系統特點
DRGs醫保控費支付標準作為醫保向醫院預付費用的依據,可使醫院在提供醫療服務前即預知資源消耗的較高限額,由此醫院必須將耗費水平控制在該DRGs支付標準以內方有盈余,否則就虧損。DRGs支付標準成為項目盈虧的臨界點,從而調動醫院積極性,在提供服務過程中,挖潛節支、提高診斷率、縮短住院天數。因此DRGs-PPS在控費方面的功能毋庸置疑。DRG醫保控費系統可以通過調節支付標準,有針對性的完善醫療服務能力,使得醫療資源得到有效分配和利用。醫保在初步完成控費目標,基金出現一定結余的情況下,可以根據本地疾病發生情況,有針對性的對需要重點發展的區域或臨床專科能力進行扶持。而扶持的方式當然也是有意調整這些地區的醫院或病組的支付標準,使得醫院本身產生針對性發展的動力,從而有效補充、完善當地醫療服務能力。醫保內控系統特點
- 醫保結算清單質控系統使用注意事項 2025-02-20
- 中小醫院醫保內控軟件好用嗎 2025-02-19
- 廣東養老醫院醫院智慧服務系統 2025-02-19
- 深圳醫院績效管理系統報價 2025-02-19
- 杭州萊文Level醫保內控系統操作教學 2025-02-18
- 大型醫院醫保控費軟件使用方法 2025-02-18
- 杭州醫院醫保內控系統價格 2025-02-18
- 大型醫院醫保控費系統使用方法 2025-02-17
- 萊文Level病案統計系統價格 2025-02-17
- 杭州醫院醫保控費軟件組成部位 2025-02-17
- 一次性用結扎夾中選 2025-03-13
- 江西布萊齊福德假肢凝膠套廠家 2025-03-13
- 陜西二類械字號葵花凝膠哪家好 2025-03-13
- 非西藏野生桑黃三萜 2025-03-13
- 青海高性價比DDM市場價格 2025-03-13
- 貴州高性價比DDM現貨 2025-03-13
- 上海便攜核酸檢測設備代理 2025-03-13
- 控制能量類特膳 2025-03-13
- 國產器官芯片發展前景 2025-03-13
- 深圳蛋白吸附轉印膜工廠 2025-03-13